El trastorno por Déficit de Atención e Hiperactividad (TDAH) es un trastorno del neurodesarrollo de etiología multifactorial 1 ) con síntomas cardinales de inatención, hiperactividad e impulsividad (DSM-5) 2 . Los niños que lo padecen tienen conductas desadaptativas que no corresponden a la edad, ni al nivel de inteligencia, ni a pautas del entorno social, por lo que son vistos como problemas de comportamiento, alteraciones emocionales, dificultad en el aprendizaje escolar, mala relación familiar, problemas de socialización y relación con autoridad entre otros, que los lleva a tener baja autoestima. Se ha convertido en un problema de salud pública debido a la alta prevalencia que varía de 2.5% hasta 10%, según el país de que se trate 3 y en México del 9% al 23% según el estado considerado 4 . El 45% de la población pediátrica que acude a la Clínica de Especialidades de Neuropsiquiatría del ISSSTE, Ciudad de México, padece ese trastorno y en la “Clínica de TDAH” ingresan 12 niños por una niña; aquí el diagnóstico de TDAH se emite posterior a la valoración de la atención en tres dominios: electrofisiológico en QEEG; en situación de prueba (visual, auditiva) y conductualmente como se detalló 5 . A este niño también se le valoró la atención en situación de prueba ante estímulo semántico visual y auditivo, con la prueba AULA de realidad virtual 6 .
Con base en el modelo de Posner 7 , modificado, la atención se conceptualiza en este artículo como un sistema integrado por un conjunto de procesos, organizados en 4 subsistemas: aferente identificado como posterior 7 ) o noradrenérgico 8 ; central inferior que incluye vigilancia o alerta tónica y alerta fásica reconocidos como procesos fundamentales de la atención, con norepinefrina como neurotransmisor, disfuncionales en los niños con TDAH 9 ; central superior, o colinérgico ( 10 ) que regula la atención en duración, calidad, sostenimiento y flexibilidad, medidos como variabilidad, tiempo de respuesta y atención sostenida 10 ; y un sistema eferente, considerado como anterior 7 , o dopaminérgico 8 , que regula la atención a la realización e inhibición del movimiento 5 . Así los síntomas cardinales del TDAH constituyen una falla en la atención hacia los estímulos externos o internos como objetos, pensamientos y emociones; así como a la falla en atención a la emisión o inhibición del movimiento que provoca impulsividad o hiperactividad respectivamente 5 . Cada uno de los subsistemas tiene redes neuronales subyacentes, específicas e independientes 11 , con neuromoduladores propios 8 , pero todas ellas, necesarias para el funcionamiento adecuado de la atención como sistema 5 . La alteración de alguna de las redes o de todas, en los niños con TDAH, se manifiesta en el QEEG 5 , en situación de prueba 5 y en la conducta natural 5 . Por tanto, es indispensable para el diagnóstico identificar qué redes y cuántos procesos de atención están alterados en los tres dominios. Esta concepción ha permitido, en la “Clínica de TDAH” identificar 5 diferentes presentaciones del TDAH combinado generando diferentes alternativas de tratamiento.
Objetivo: ilustrar en un niño con TDAH la remisión de los síntomas de inatención, en tres dominios, posterior al uso de Play Attention y terapia cognitivo conductual.
Método: La intervención consitió en la valoración de la atención en tres dominios (antes y después de la terapia) y la terapia fue de 40 sesiones de 50 minutos cada 15 días durante 20 meses, con el sistema Play Attention 6 y terapia cognitivo conductual.
DESCRIPCIÓN DEL CASO
Identificación del paciente: Se trata de un escolar masculino de 7,58 años que cursa 2° de primaria, vive con su hermano, 2 años mayor que él y con la madre los días de escuela y en casa del padre los fines de semana y algunos días festivos. Es de complexión mediana pero fuerte, de edad aparente igual a la cronológica, con buen aseo y vestimenta. Durante la valoración coopera y obedece las indicaciones. Motivo de consulta. Acude a la “Clínica de TDAH” para valoración y tratamiento, con diagnóstico de TDAH por el neuropediatra y la paidopsiquiatra, con EEG clínico sin paroxismos, ni grafoelementos compatibles con epilepsia. Sin tomar medicamento y sin otro padecimiento neurológico o psiquiátrico. Se explica a los padres y al menor los procedimientos de evaluación y terapia. Firman la carta de consentimiento informado. Entrevista con los padres y el menor: Los padres reportan que el niño es inquieto, se siente aburrido en actividades lúdicas, se enoja cuando pierde, hace rabietas, tira cosas, no comparte objetos, ni juguetes con el hermano, pero canta y es feliz. En la escuela golpea a los niños y les rompe los cuadernos o libros cuando lo molestan. Reta a la maestra y le dice “no lo voy a hacer”, cuando algo le ha salido mal y debe corregirlo o repetirlo. Sus calificaciones, sin embargo, son de 8 a 10. La madre piensa que inició en 1° de primaria cuando se separan los padres y entró a escuela pública con 40 niños groseros y no 14 como en la particular. El padre opina que la madre es muy exigente con el niño. El niño dice que en la escuela a veces se tiraba en el suelo porque no dormía bien, y en otras ocasiones “mis compañeros me molestaban y me dijeron puto. En la casa mis papás consienten a mi hermano, es el favorito, mi papá me pega cuando golpeo a mi hermano y mi mamá siempre dice: ya, ya, no peleen y no le hace nada”. Y añade “soy enojón pero no sé qué me pasa”. Antecedentes: Sin problema prenatal, nace por cesárea por doble cordón, Apgar 8/9; el desarrollo cursa normal con retardo en control de esfínter anal, que ocurre a los cuatro años y la pronunciación de la r fuerte que ocurre a los 6 años. No tiene agnosias, ni agrafias. Es diestro. Tiene asma controlada con medicamento e inhalador en caso de crisis. Aprendió a andar en bicicleta y patines. Actualmente vive con bajas actividades sociales y recreativas. Qué se ha hecho y resultados obtenidos: Fue atendido por un psicólogo particular quien lo diagnosticó como TDAH y alteración en el lóbulo frontal. Asistió a la Clínica de la Conducta en una ocasión. Sin ninguna mejoría. Técnicas empleadas en la valoración 5 : Obtención de Antecedentes e Historia personal y social y datos neuropsicológicos: Uso cualitativo de BASC en sus cuatro formas: historia clínica semiestructurada, BASC opinión de los padres, BASC opinión del docente, BASC opinión del menor, LURIA Nebraska. La Figura humana, HTP y La Familia y emociones. Obtención de Inteligencia: WISC-IV. Valoración de la atención en el dominio electrofisiológico: Electroencefalograma despierto con ojos abiertos y cerrados alternando por 3 minutos cada uno (5) QEEG (Potencia absoluta de delta, theta, alfa, beta 1, 2, 3 y beta alta; potencia absoluta de frecuencias aisladas de 1 a 30 Hz (5); índices electrofisiológicos de atención (Theta/alfa), de TDAH (Theta/beta), de alerta (alfa ojos cerrados/alfa ojos abiertos y de reactividad (alfa ojos abiertos/ alfa ojos cerrados) 5 . Valoración de atención en situación de prueba: TOVA-V, TOVA-A -descritas 5 -y AULA 6 prueba CPT virtual que simula un aula de clase con profesor que el niño ve con gafas especiales. Valora vigilancia, velocidad de procesamiento (tiempo de reacción), autorregulación (variabilidad de respuesta), impulsividad, atención a la inhibición del movimiento y conducta motora ante estímulos semánticos visuales y auditivos otorgando percentiles separados. Puntuación de 60 o menos es dentro de límites normales. Medición de la Atención en la conducta natural: EDAH -padres y niño, descrita 5 -. Intervención terapéutica. Consistió en dar 40 sesiones quincenales de 50 minutos cada una, por un lapso de 20 meses, de retroalimentación con el “Sistema Play Attention” 6 que usa el mecanismo de “body wave” (casco o brazalete) para registrar las señales cerebrales, mediante bluetooth se conecta al ordenador consiguiendo que los juegos se activen cuando el niño, en cada caso, aumenta la atención, se concentra, reduce las distracciones y los movimientos repetitivos. El control lo ejerce con la energía de la mente. Logra por condicionamiento clásico y operacional generar en el QEEG la corrección de los patrones de frecuencias fijas, de frecuencias aisladas y de los índices electroencefalográficos asociados a TDAH y así elimina los síntomas en los dominios señalados. Se eligieron 6 juegos (figura 1), que otorgan puntuación inmediata del logro alcanzado: a) Punto rojo, que el niño deberá mantener arriba de una línea; puntúa la duración y calidad de la atención, otorgándole puntaje separado. b) Se prenden rectángulos en distintas partes del tablero, el niño debe apretar cada rectángulo encendido; puntúa atención visuoespacial. c) Se prenden rectángulos de diferente color en determinada secuencia que el niño deberá repetir; puntúa atención secuencial y memoria inmediata. d) Aparecen meteoros rojos y blancos y el niño deberá apretar ante blancos e inhibir respuesta ante rojos; puntúa atención al movimiento. e) Aparece un submarino que el niño deberá acercar al cofre de tesoros para obtener una moneda de oro, evitando distractores; puntúa concentración y disminución de la distraibilidad. f) Un almacenista deberá llevar cajas hacia un camión, actividad que el niño deberá culminar en menos de 8 minutos; puntúa culminación de tarea en el menor tiempo posible. g) Sin información adicional el niño deberá identificar el patrón de presentación de los rectángulos para recibir acierto (sonido suave) y evitar castigo (sonido fuerte); puntúa control atencional y razonamiento, calificando aciertos menos errores. Este último juego sirvió además para controlar frustración y enojo. Como complemento se ejercitó la atención hacia las emociones y pensamientos que le ocurrieron durante la ejecución acertada y la equivocada. Se instruyó decir “alto” ante cualquier pensamiento distorsionado y cambiarlo por “practicando mejoro”, “a veces me equivoco”, “cometí un error”, “localicé la falla”, “entrenado lograré aciertos”; logrando no sentir coraje.
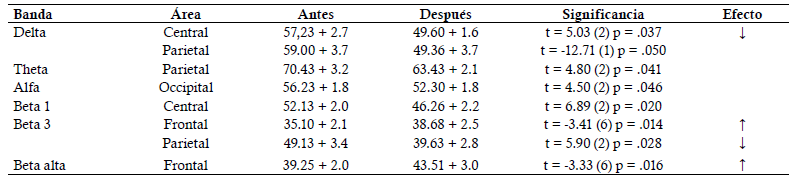
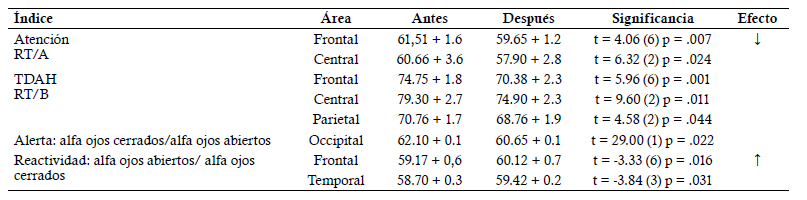
Ante la agresión en el hogar y en el salón de clases evitaría la agresón física y acusaría. Los padres y la docente apoyarían con llamada de atención o castigo al agresor (padre no golpearía). Los padres por separado y el docente apoyaron con el registro diario de las conductas de golpear, romper objetos, tirarse al suelo, hacer berrinches (gritos, insultos, tirar objetos); y en otro color las de acusar, no insultar, no golpear ante agresión. En cada sesión se revisaban los registros, otorgando calcomanía de éxito o de necesidad de cambio. La segunda valoración se realizó una vez terminadas las 40 sesiones de Play Attention. Se usó la prueba T de Student para muestras relacionadas usando IBM SPSS 26. Resultados. El cociente intelectual global CI =110, corresponde a normal promedio y todas las subpruebas tuvieron valor dentro de límites normales; se identificaron 5 pensamientos distorsionados (no voy a poder, siempre pierdo, soy el peor, soy un perdedor, todos son injustos conmigo); 7 conductas desadaptativas (tirarse al suelo y llorar, gritar e insultar, tirar objetos, romper cuadernos, golpear a compañeros y al hermano y no obedecer o retar a la maestra) y la emoción de enojo sin control. Posterior al tratamiento el reporte de los padres, maestra y del propio niño fue de remisión de síntomas conductuales en clase (90%), en casa del padre (100%), de la madre (90%), pensamientos distorsionados (85%) disminución en frecuencia e intensidad de la respuesta de enojo ante provocación del hermano y compañeros de clase (80%). Las mediciones de la atención en los tres dominios antes y después del tratamiento comprobaron la remisión de los síntomas.
Resultados de la atención valorada antes y después de la terapia
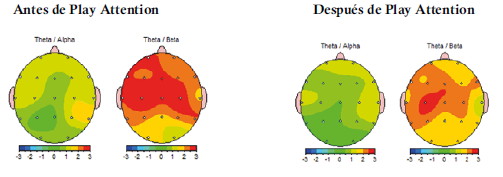
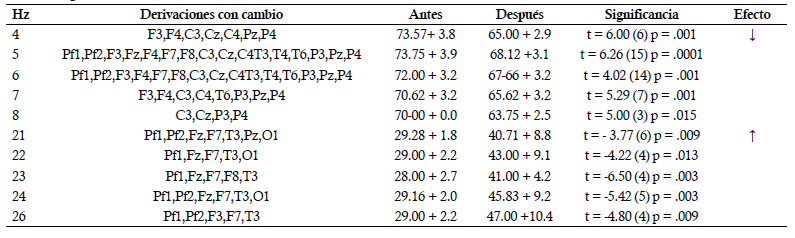
Índice electrofisiológico de Atención (Theta/alfa), de TDAH (Theta/beta)
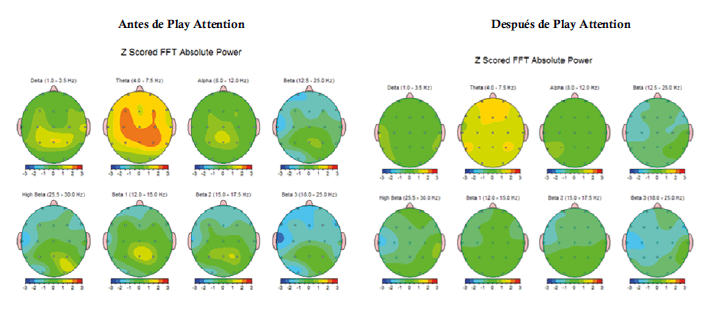
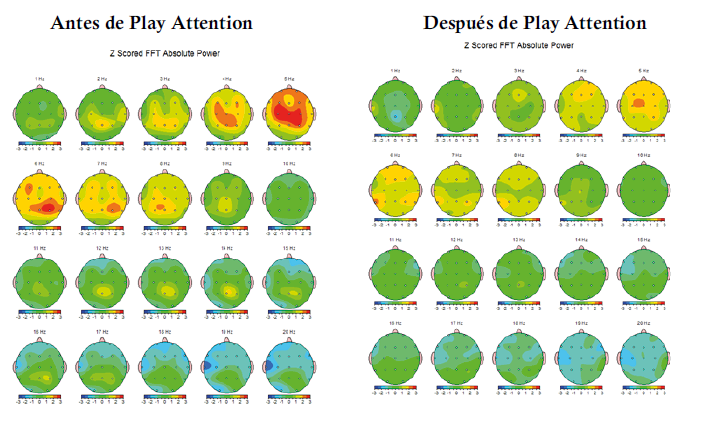
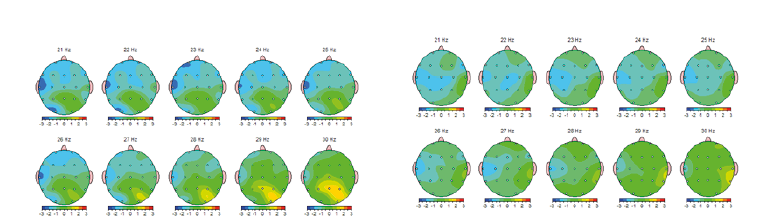
Potencia Absoluta de frecuencias aisladas 1 Hz a 30 Hz
DISCUSIÓN
Se trata de un niño con diagnóstico de TDAH de presentación predominantemente hiperactivo/impulsivo, que cumple con los indicadores descritos en estos niños: la potencia absoluta (PA) de las bandas de frecuencia fija delta, theta con incremento: mientras que las bandas alfa y beta con decremento.12 Tuvo además incrementado el índice electroencefalográfico de TDAH (RT/B) y en menor intensidad los de atención (RT/A), alerta (PA alfa ojos cerrados/ alfa ojos abiertos) y reactividad (PA alfa ojos abiertos/alfa ojos cerrados) estando en sintonía con el trabajo de Monastra y Lubar, y con el de Snyder y col 5 . La PA de frecuencias aisladas como complemento de la valoración, como se sugirió 5 , precisaron el incremento de la frecuencia 5 en todas las derivaciones, menos en occipital y la disminución de la frecuencia 21 en el área fronto-témporo-parietal izquierda como las de mayor disfuncionalidad. En situación de prueba mostró la atención visual a la inhibición del movimiento y la autorregulación de la atención auditiva semántica (variabilidad) debajo de la norma; acorde a trabajos previos 5 . Contrario a lo reportado 9 tuvo mejor atención tónica que fásica tanto antes como después de la terapia, pero siempre dentro de límites normales. La terapia de retroinformación con Play Attention apoyada con la cognitivo conductual normalizaron significativamente todas las medidas desviadas de la norma en el QEEG y como consecuencia la atención en situación de prueba y en la conducta natural; así como la agresión y los pensamientos distorsionados. La falla en la atención a la inhibición del movimiento o hiperactividad se pudo distinguir, con AULA, de la conducta motora que estuvo dentro de los límites normales. Conclusión: El sistema Play Attention complementado con terapia cognitivo conductual permiten la remisión significativa de la inatención en tres dominios: QEEG, situación de prueba y conducta natural en niños con TDAH.
CONFLICTO DE INTERESES
La autora declara no existir conflicto de interés ni de tipo personal, ni institucional, ni tampoco de tipo económico.
CONSIDERACIONES ÉTICAS
Se respetó el anonimato, se procuró beneficio y no perjuicio hacia el menor, el niño, los padres y dos testigos firmaron la carta de consentimiento informado.