INTRODUCCIÓN
La demanda asistencial tiene relación con la prevalencia y con la necesidad de tratamiento, pero, en salud mental, y más específicamente en el ámbito de la infancia y de la adolescencia, la demanda también es dependiente de la atribución de causa. Así, una causa orgánica o derivada de un trauma favorece la demanda, pero se retrasa ante la culpabilidad o ante la apreciación de que “es una fase” en la que “superará el problema” por sí mismo
1
.
Por ello tener un trastorno en salud mental infantil y de la adolescencia no siempre implica necesidad de ser tratado y cualquier evaluación futura de necesidad debe basarse en la evidencia, tener en cuenta las prioridades de atención y la rentabilidad
2
.
En Atención Primaria se detecta el problema de salud mental en una cuarta parte de los niños que cumplen criterios de caso
3
y aumenta, cuando hay preocupación de los padres, hasta un 88%
4
. Se ha descrito que hay diferencias entre el motivo de consulta y la demanda real, pero la demanda no se relaciona ni con la intensidad del síntoma, ni con el tipo de problema, ni con la gravedad, relacionándose con las atribuciones parentales, especialmente con la vivencia de incapacidad para manejar a los hijos
5
. Sin embargo, para detectar riesgo suicida, el autoinforme se ha valorado como válido, aunque no haya concordancia con la evaluación clínica
6
.
Por otra parte, las necesidades insatisfechas de tratamiento de salud mental son generalizadas precisándose una expansión de recursos y una asignación óptima de los mismos
7
. Pero la calidad solo se podrá mantener centrándose en los resultados más que en los medios, mejorando la eficiencia interna, abandonando lo que no aporta valor o adaptando los procesos o estructuras antiguas
8
.
En general, la demanda en nuestro medio se organiza bajo el principio del que “primero llega, primero que es atendido” (first-in first-out o FIFO)
9
. Para algunos
10
, la gestión de las listas de espera es, en general, "caótica", así como "no estandarizada, organizada caprichosamente, mal controlada y... con una grave necesidad de reajuste", concluyendo que es "imposible... gestionar racionalmente a los pacientes de esas listas" y que haría imposible, por tanto, garantizar la equidad.
Ante incrementos de la demanda se puede intervenir en el acceso y el tiempo de espera entre otros
11
, siendo preciso definir la cartera de intervenciones basadas en la evidencia y los tiempos de espera que no pongan en riesgo el beneficio de la atención recibida
12
,
13
.
El tamizaje, referencia, atención y monitorización ha sido utilizado en desastres
14
. En el ámbito de la salud mental infantil clásicamente se ha evaluado gravedad pero sin priorización de la asistencia con escalas de funcionamiento psicosocial como Children's Global Assessment Scale (CGAS)
15
. En servicios de urgencias ha habido experiencias de priorización y canalización de la misma evaluando el riesgo psicosocial HEADS
16
e incluyendo otras herramientas de planificación de cuidados como Child Assessment of Needs & Strengths (CANS) que han dado pie a la creación de HEADS-ED (https://www.heads-ed.com). Y el único sistema de priorización de listas de espera ambulatorias, que conocemos como tal, en el ámbito de la salud mental infantil y de la adolescencia es el Western Canada Waiting List Project (WCWL)
17
que tiene adaptaciones en Finlandia
18
.
A pesar de que la gestión de la demanda y las medidas de priorización se han propuesto
8
como prioritarias para la mejora de eficiencia no se encuentran iniciativas en nuestro medio. Los modelos colaborativos entre Atención primaria y la red de salud mental
19
no han desarrollado sistemas de priorización en salud mental siendo objetivo de este trabajo presentar un estudio piloto que consiste en evaluar la demanda ambulatoria de varios centros de salud mental infantil y de la adolescencia con las herramientas disponibles en otros entornos que permitan realizar propuestas de mejora en la gestión de la demanda.
Material y métodos
Estudio retrospectivo de primeras consultas consecutivas, desde febrero de 2022 hasta abril 2022, recogidas de consultas y equipos de las áreas sanitarias de León, Palencia, Soria y Valladolid Oeste.
Muestra
Se recogen N= 236 demandas que se recogen en cada centro manualmente y se introducen en una base excel en Teams® (♂ N=13, 56,1% y ♁ N=98, 41,5%) del Médico de Atención Primaria (MAP), con rango de 2-17 años y una media de edad de 11,29 (DT 3,9) de las áreas de salud de León, Palencia, Soria y Valladolid Oeste.
Variables
Se recogen además de datos sociodemográficos, otros datos:
Motivos de demanda, agrupados; quién demanda (MAP a demanda del profesional, del paciente/familia o del Centro escolar/Centro Base; otro profesional del Equipo de Salud Mental Infanto-juvenil o ESMIJ; interconsulta de otro especialista hospitalario; otros o desconocido); quién atiende (psiquiatra infantil y de la adolescencia o psicólogo clínico).
Fechas de: Demanda de petición; Recepción, tiempo para recibir la petición para que llegue al ESMIJ; Acogida, cuándo existe una evaluación inicial por Enfermería de Salud Mental o Trabajador social); Evaluación, cuando se realiza la asistencia por el Psiquiatra o Psicólogo clínico responsable de caso y Seguimiento o fecha para una segunda atención.
Sistema de atención: Normal, Preferente e Interconsulta interna, entre miembros del ESMIJ o de otros especialistas hospitalarios.
Otras: de utilización de servicio urgente, complemento asistencial privado, fortalezas o situación de desventaja social.
Cuestionarios
Screening HEADS-ED (Home, Education, Activities/peers, Drugs/alcohol, Suicidality, Emotions/behavior, Discharge resources)
Esta herramienta se ha utilizado para derivación a especialista de psiquiatría en los servicios de Urgencias
20
, especialmente para predecir ingreso en salud mental
21
y para la gestión de la demanda de 6-18 años, aunque hay estudios que la han utilizado en 0-18 años
22
. Y ha sido propuesta como herramienta para planificar el tratamiento en función de la intensidad requerida.
Los que puntúan 0 no precisarían atención, 1 precisaría alguna atención y 2 precisa atención urgente (ver Anexo 1).
Western Canada Waiting List Project (WCWL)
WCWL es una asociación de 19 organizaciones relacionadas con la salud, financiada con fondos federales de Canadá, que se creó para desarrollar herramientas de gestión de las listas de espera de cinco tipos de servicios sanitarios
17
,
23
.
Consta de 17 ítems y la adaptación canadiense original ha realizado un ponderación de pesos diferente a los ítems en el modelo finlandés
24
, que en ambos casos establece un punto de corte de 50 para la entrada al sistema especializado
18
. Por lo que será considerado positivo para puntuaciones iguales o mayores de 50 y negativo para los inferiores. El modelo finlandés da un peso mayor cuando detecta riesgo por grupos (I: síntomas, II: funcionamiento ,III: otros y IV: pronóstico sin tratamiento) y el canadiense es más progresivo por ítems y pesos diferentes para cada pregunta (ver Anexo 2).
Aunque el proyecto WCWL no ha "resuelto" el problema de las listas y los tiempos de espera, disponer de un medio estandarizado y fiable para asignar la prioridad de los servicios es un paso importante para mejorar la gestión
25
.
Estudio estadístico
Se utiliza el paquete IBM SPSS Statistics®, versión 26, analizándose los datos según la distribución de casos en porcentajes y los datos de tiempos de espera con medianas y rangos intercuartílicos. Dada la asimetría de las variables a estudio de tiempos de espera, se analizan con medianas y rangos intercuartílicos (RIC).
Resultados
Se obtuvieron un N=236 de primeras consultas con un rango de 2 a 17 años y con una media de edad de 11,29 (RIC=8-15). El grupo más numeroso está entre los 12-17 años. Las derivaciones son realizadas mayoritariamente por el MAP en el 33,2% de los casos. El sistema de derivación Normal o habitual se utiliza en el 71,6% de los casos, siendo Preferente en el 18,6%, el resto es Desconocido 3,4% o son Interconsultas internas o externas 6,4%.
La causa más prevalente para la derivación o motivo de demanda es el Trastorno por déficit de atención e hiperactividad (TDAH), hasta en el 33,5% de los casos, seguido por el grupo que incluye cuadros de ansiedad, depresivos, adaptativos o autolesiones con el 26,7%. Cuando se valora el diagnóstico inicial en lugar de motivo de demanda se observa un aumento de los problemas de Aprendizaje/Discapacidad, que pasa del 4,75 al 7,6%, y al grupo sin diagnóstico o desconocido, que pasa del 3,8% al 14,4%, pero existe una valoración bastante ajustada entre motivo de derivación y diagnóstico inicial (ver Tabla 1).
Tabla 1 Resultados por centro, grupos de edad, derivación y sistema de derivación, motiva de demanda por grupo diagnósticos y diagnóstico inicial
| Centro |
N |
% H |
% M |
Media edad |
Desv. Típica |
Rango |
|
| León |
41 |
56% |
44% |
11,49 |
4,06 |
2-17 años |
|
| Palencia | 22 | 77% | 23% | 8,95 | 3,59 | 3-17 años | |
| Soria | 87 | 56% | 44% | 11,13 | 4,32 | 2-17 años | |
| Valladolid Oeste | 86 | 57% | 43% | 11,95 | 3,37 | 6-17 años | |
| Total | 236 | 59% | 42% | 11,29 | 3,9 | 2-17 años | |
| G. Edad | <6 años | 6-11 años | | 12-17 años | | Total | |
| Nº | 15 | 96 | | 125 | | 236 | |
| Derivación | Colegio/ C.Base | CSMIJ | Interconsulta/
Hospital | MAP | Paciente/ Familia | Desconocido | Total |
| Nº | 47 | 13 | 35 | 78 | 54 | 9 | 236 |
| % | 19,9 | 5,5 | 14,8 | 33,1 | 22,9 | 3,8 | 100,0 |
| Sistema derivación | Normal | Otros | Preferente | Desconocido | | Total | |
| Nº | 169 | 15 | 44 | 8 | | 236 | |
| % | 71,6 | 6,4 | 18,6 | 3,4 | | 100,0 | |
| Agrupación DX | Ansiedad/Depresión/
Adaptativo/Autolesiones | Aprendizaje y discapacidad | Conducta/TND | TCA/Somatización | TDAH | TEA/Psicosis/Orgánicos/Sustancias | No dx/ Desconocido |
| Motivo demanda | 26,7% | 4,7% | 14,4% | 6,8% | 33,5% | 10,2% | 3,8% |
| DX inicial | 21,6% | 7,6% | 12,3% | 4,7% | 31,4% | 8,1% | 14,4% |
La mediana de tiempo de espera de las demandas por el sistema de atención Normal está en 60,0 días (RIC=40,75-113,25), para las Preferentes en 35,0 días (RIC=21,0-35,0) y de Interconsultas está en 68,5 días (RIC=44,00-102,75)
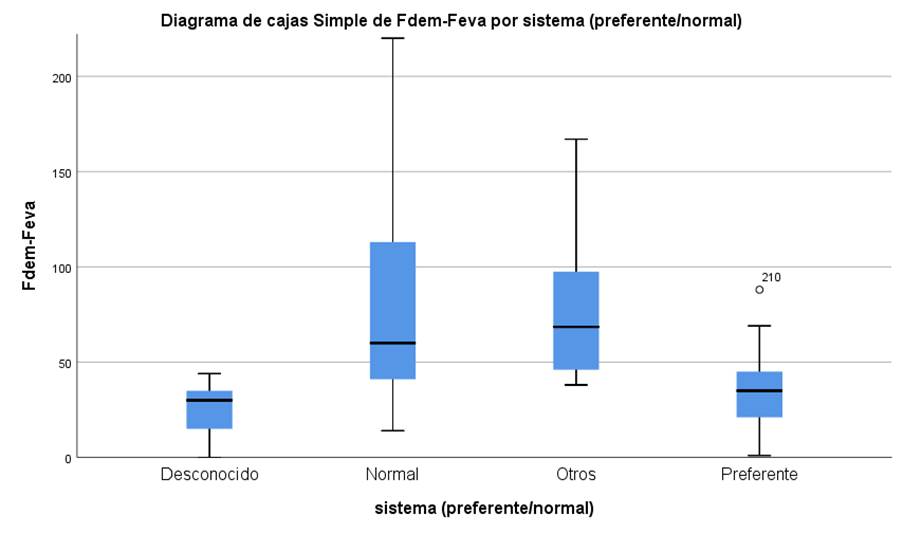
Ese tiempo para la evaluación se ha dividido en tiempo de Recepción que oscila para la petición Normal 7,0 días (RIC=5,0-11,0) y el Preferente 4,0 días (RIC=1,0-9,0); y tiempo de Acogida en demanda Normal es de 21,0 días (RIC=11,0-29,0) versus Preferente 5,0 días (RIC=1,0-7,0). Y el tiempo para la Evaluación por psiquiatría o psicología clínica en Normal 53,0 días (RIC=37,0-65,5), Preferente 21,0 días (RIC=11,0-69,0). En la Figura 1, se pueden ver las diferencias en tiempo de Evaluación con el diagrama de cajas.
Figura 1 Diagrama de cajas del tiempo de Evaluación de la demanda por sistema de atención: Desconocido, Normal, Preferente, Otros
Los resultados en los cuestionarios para el screening podemos verlos en la Tabla 2 destacando cómo el 13,2% en el HEADS-ED puntúa 0 y el 40,7% en el WCWL Finlandés no supera el punto de corte establecido para derivar a la red de Salud Mental, pero este porcentaje se eleva a un 76,3% cuando se utiliza la puntuación del WCWL Canadiense, más restrictivo en los criterios para derivar.
Tabla 2 Nº y % del HEADS-ED y de los que superan punto de corte en WCWL, según ponderación Finlandés y Canadiense
| |
HEADS-ED |
|
| Puntuación |
Frecuencia |
% |
| 0 |
31 |
13,1 |
| 1 |
40 |
16,9 |
| 2-5 | 89 | 37,8 |
| >=6 | 75 | 31,7 |
| Perdidos | 1 | 0,4 |
| Total | 236 | 100 |
| | WCWL Finlandés | |
| | Frecuencia | % |
| 0 | 96 | 40,7 |
| 1 | 139 | 58,9 |
| Total | 235 | 99,6 |
| Perdidos | 1 | 0,4 |
| Total | 236 | 100 |
| | WCWL Canadiense | |
| | Frecuencia | % |
| 0 | 180 | 76,3 |
| 1 | 55 | 23,3 |
| Total | 235 | 99,6 |
| Perdidos | 1 | 0,4 |
| Total | 236 | 100 |
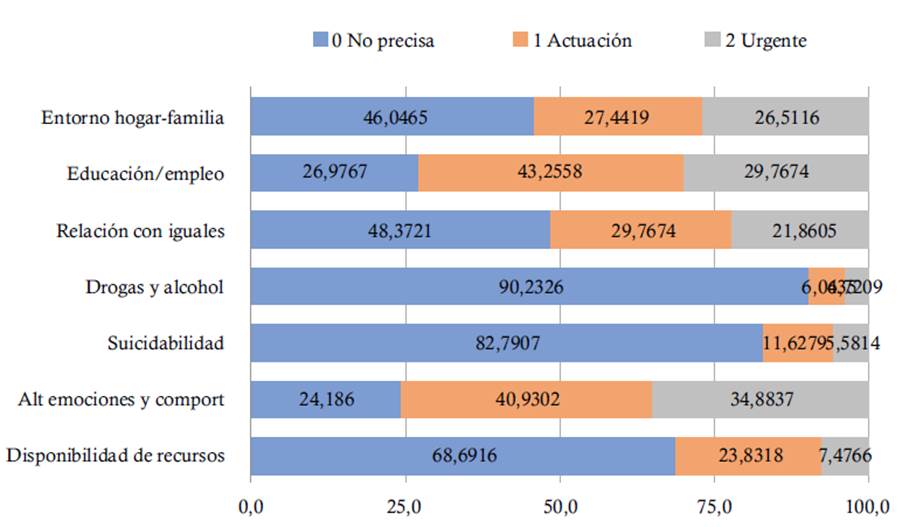
En la Figura 2 se puede observar que el 5,6% precisaba atención urgente por la subescala de Suicidabilidad, el 7,5% en subescala Disponibilidad de recursos o un 3,7% en Drogas y alcohol. El rango es mucho mayor cuando se valora la urgencia en Alteraciones de emociones y comportamiento con un 34,9%, los problemas de Educación/empleo el 29,8%, o por problemas en el Entorno hogar-familia con un 26,5%.
Figura 2 Distribución de los resultados del HEADS-ED por ítem en porcentaje
El tiempo de Evaluación para el grupo de menor riesgo según HEADS-ED=<1 es de 53,0 días (RIC=34,0-65,5) vs para >1 de 48,0 días (RIC=24,8-82,8), que presenta una mediana inferior pero con una ampliación en el rango intercuartílico.
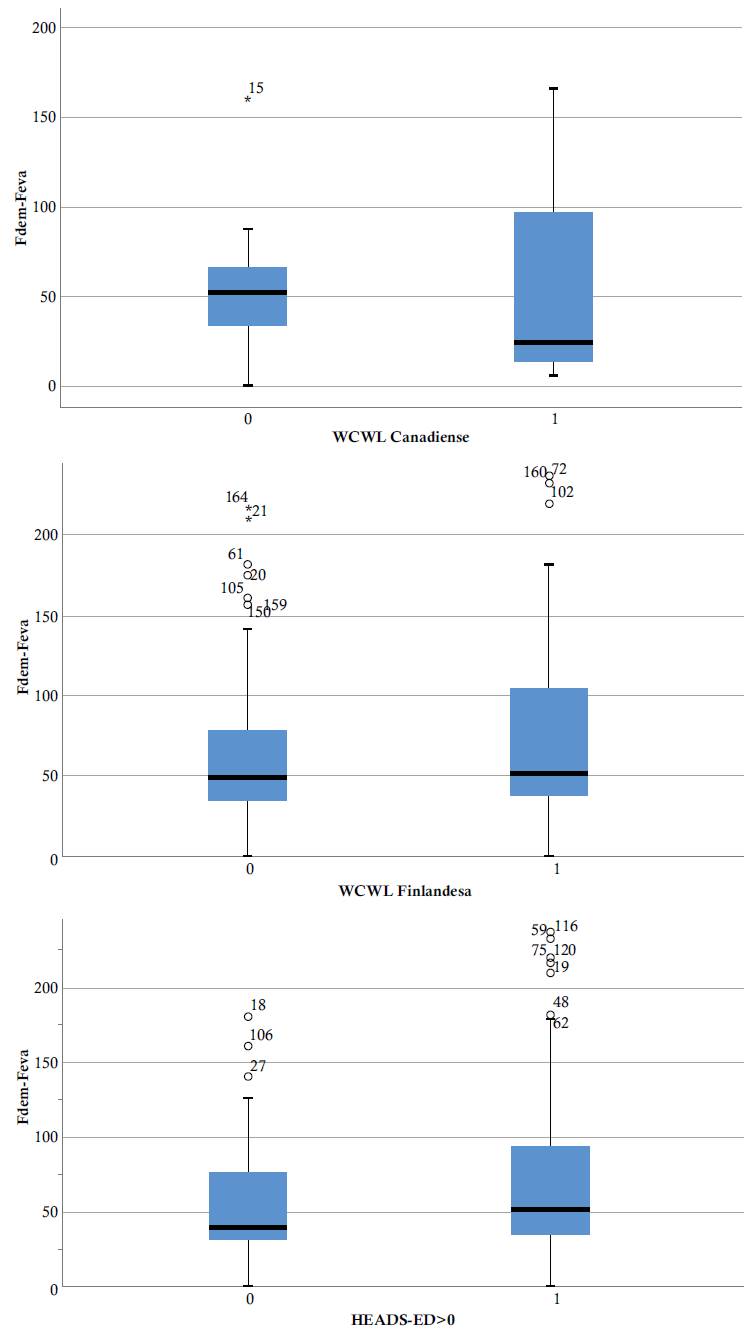
Y cuando se evalúan los tiempos de Evaluación con la escala WCWL no se encuentran diferencias significativas entre grupo de menor riesgo con los de mayor. Así la WCWL finlandesa 54,5 (RIC=34,0-68,5) vs 50,0 (RIC=27,0-63,0), mientras que en la WCWL canadiense para de 52,0 (RIC=34,0-67,0) vs 24,0 (9,8-132,0), claramente inferior aunque con un rango mucho mayor (ver Figura 3).
Figura 3 Tiempo entre demanda y evaluación para WCWL Canadiense y Finlandés (donde 1 es para =>50) y HEADS-ED (donde 1 es para 1 o más)
Discusión
En un estudio del Reino Unido, plantea 7-8 semanas como el umbral para considerar que han esperado demasiado tiempo para una cita
26
encontrándose, en nuestro caso, entre esos valores de 50,00 días (RIC=35,0-88,8). Datos alejados de los estándares utilizados en otros entornos o contextos, como propone la Asociación Canadiense de Psiquiatría
27
que plantea: 24 horas para la atención de emergencia, 2 semanas para la atención de urgencia y 1 mes para la atención programada.
Para la reducción de estas esperas se han planteado sistemas de acogida o de evaluación inicial que reduce esta espera. Así, el tiempo entre la demanda y la primera atención de acogida se reduce a 14,0 días (RIC=2,0-27,5) en la demanda normal, a 2,0 días en la preferente (rango 0,0-5,5). Además, dicha estrategia también reduce los “no acude” a un 8% frente a los 15% cuando no se utiliza. En el estudio presentado el porcentaje de “no acude” es del 11,9%
28
.
Los sistemas de atención están saturados de demandas, pero muchas de ellas con muy bajo nivel de gravedad. Así el 13,1% de los pacientes derivados no requieren ninguna acción, elevándose a un 30,2% si incluimos una acción en un área utilizando la escala HEADS-ED . Con la escala WCWL el porcentaje de los que no superan el umbral para derivar a salud mental oscila entre el 40,7 y 76,3%, porcentaje mucho más elevado que estudios realizados en Finlandia que señalaba un 14,9%
18
. Señalar que el umbral para entrar en el sistema de atención especializado en salud mental no es un indicador adecuado para que una persona que está siendo atendida en el sistema de salud mental sea dada de alta
18
.
El análisis realizado confirmaría en Castilla y León lo que estudios previos ya señalaron a nivel global, no hay relación entre gravedad del trastorno y atención sanitaria
7
, y cuando se utilizan las escalas HEADS-ED y WCWL para su valoración, solo se obtienen respuestas significativamente diferentes con el modelo Canadiense en WCWL, reduciéndose a la mitad el tiempo de espera en los casos evaluados como significativos. Pero, siendo un sistema con un porcentaje muy elevado de los considerados “no casos” que consumen servicios sanitarios
7
.
Por otra parte, en la escala HEADS-ED, en el ítem alteración de emociones y comportamiento, más del tercio son evaluados como urgente por este apartado (34,9%) habiéndose recomendado ampliar el concepto por el impacto funcional que produce (leve, moderado, grave)
22
.
Los motivos de derivación concuerdan con los diagnósticos iniciales por lo que no es un problema de desconocimiento por parte de Atención Primaria sino de la dificultad para filtrar la demanda. Por otra parte, este estudio no evalúa la actuación del MAP, ya que para poder dar respuesta a esta cuestión se precisaría de la información relativa a los sujetos que no se detectan adecuadamente y no se derivan, como de los que son adecuadamente atendidos sin ser derivados
29
,
30
.
Los flujos de demanda actuales implican retrasos injustificados y dificultad para el control y su regulación. Algunos motivados por la gestión de documentos en papel y a barreras para la atención telefónica, etc., con retrasos de hasta 637 días. Retrasos de la evaluación por anulaciones en las citas derivados de las dudas, la resistencia o el rechazo a la misma por parte de los pacientes y/o sus familias.
A los procesos de gestión de citas sería recomendable añadir procesos estandarizados para orientar y facilitar la derivación al nivel asistencial que se precise. La ampliación del uso de herramientas de cribado y el uso de sistemas de gestión de citas online puede ayudar a facilitar el acceso oportuno a los servicios de salud mental garantizando así que se proporcione el nivel de atención adecuado. La identificación temprana y la adecuación a las necesidades pueden facilitar la prestación de una atención de alta calidad al reducir las intervenciones innecesarias, garantizando que las familias no esperen por servicios que no son apropiados para su nivel de necesidad y que estas demandas no prolonguen la espera de otros
22
.
Una dificultad añadida es que servicios de salud mental son prestados, cada vez más, por una red heterogénea de entornos públicos, semiprivados y privados, tanto dedicados como no dedicados. Así programas de atención a la violencia de género, violencia intrafamiliar, infancia maltratada, prevención de drogas, etc. son ofrecidos desde servicios extrasanitarios. La recopilación de información de esta red extendida generalmente se ve obstaculizada por recursos de tecnología de la información inadecuados y la ausencia de medidas de desempeño comunes
31
pero también por el reglamento de protección de datos personales que dificulta el traspaso de información. La OCDE afirmó que la calidad de la atención de los trastornos mentales "seguirá a la zaga de otras enfermedades hasta que se utilicen los indicadores apropiados para medir la calidad y se recopilen los datos apropiados"
31
. Los sistemas de atención y de evaluación no pueden analizarse sin mirar el contexto donde se producen y para ello es preciso conocer toda la estructura de servicios de atención e integrar la información
32
,
33
.
La pretensión de integrar los servicios sociales y de salud en servicios orientados al usuario, al menos en teoría, harían obsoletas las divisiones organizativas tradicionales entre atención primaria, atención en salud mental y atención social
34
. Además en el área infantil deberían incluir a los servicios educativos, de justicia juvenil y la incorporación del tercer sector para complementar y diversificar los servicios
35
.
Finalmente señalar que los sistemas de evaluación inteligente o de screening de la demanda automatizado
36
-
38
pueden facilitar el acceso y disminuir los casos que “no acuden”. Otros autores
28
plantean que las tareas de screening ocupan un tiempo que puede aumentar la lista de espera, aumentando la presión asistencial, aunque, generalmente, mejora la percepción de utilidad de los profesionales
28
.
Los modelos integrados de respuesta son modelos innovadores con múltiples servicios disponibles que incluyen intervenciones comunitarias basadas en la evidencia, tutorías entre iguales y apoyo telefónico o por mensaje en crisis, priorización de la atención primaria y psiquiátrica. Se basan en modelos que además de integrados son altamente colaborativos y orientados a las necesidades, objetivos y preferencias, con fácil acceso para los jóvenes
39
. La creciente ola de problemas de salud mental en los jóvenes de todo el mundo exige que este enfoque se eleve a la máxima prioridad en la salud mundial
40
.

![]()







