INTRODUCCIÓN
En los últimos años nos estamos enfrentando al impacto que tienen para la salud mental situaciones de emergencia de salud pública, como la pandemia por el coronavirus COVID-19. Además del impacto directo que ha tenido para la salud la pandemia por COVID- 19 (desde que se detectó en Wuhan, China, en diciembre de 2019 han fallecido más de 7 millones de personas en todo el mundo)
1
, la situación de emergencia sanitaria asociada a la pandemia ha expuesto a toda la población a enfrentarse a condiciones inusuales y poco naturales, como confinamientos prolongados en los que se produce una separación de familiares y amigos, la imposibilidad de poder cuidar o despedirse de seres queridos, la pérdida brusca de familiares, o cambios en el núcleo de convivencia. La exposición a estos factores se ha relacionado con mayor riesgo de desarrollar problemas relacionados con la salud mental
2
.
Los niños y adolescentes se encuentran en un periodo crítico del desarrollo cognitivo, social y emocional y, por lo tanto, están entre las personas más vulnerables a sufrir los efectos que la pandemia de COVID-19 puede tener en la salud mental. Desde el inicio de la pandemia de COVID-19, varios estudios han analizado su impacto en la salud mental de niños y adolescentes
2
-
6
. Varios estudios han descrito mayor afectación en la salud mental de las niñas y mujeres adolescentes respecto al género masculino, especialmente en sintomatología ansioso-depresiva
2
,
7
-
10
. Sin embargo, otros estudios no han encontrado diferencias estadísticamente significativas respecto al sexo en la aparición de síntomas ansioso-depresivos asociados a la pandemia por COVID-19
5
-
7
.
En cuanto a la edad, algunos estudios han observado que los síntomas de ansiedad y depresión son más graves en los adolescentes (de 10 a 19 años) que en los niños (de 5 a 9 años)
6
,
8
, mientras que otros describieron síntomas más graves en el grupo de sujetos más jóvenes
5
,
9
,
10
, y otros no observaron una influencia estadísticamente significativa de la edad en la gravedad de los síntomas de ansiedad o depresión
7
,
11
.
Varias revisiones sistemáticas muy recientes que han analizado el impacto de la pandemia por COVID-19 en la salud mental de niños y adolescentes señalan que existen conclusiones contradictorias en los estudios que se han analizado
12
,
13
, probablemente en relación con la heterogeneidad de las muestras y la enorme variabilidad metodológica en el diseño de los estudios.
Finalmente, existen pocos estudios que hayan evaluado de forma longitudinal la presencia de síntomas ansioso-depresivos en niños y adolescentes durante la pandemia por COVID-19
14
,
15
. Además, es importante considerar que estos estudios se han centrado en evaluar el impacto longitudinal que la pandemia por COVID-19 está teniendo en la salud mental de niños y adolescentes que estaban en tratamiento en una Unidad de Salud Mental Infanto-Juvenil (USMIJ) o en una unidad de hospitalización, pero no hemos encontrado estudios longitudinales comparativos entre población clínica y voluntarios sanos.
Por lo tanto, tras realizar una revisión detallada de los estudios descritos con anterioridad en relación al impacto que la pandemia por COVID-19 está teniendo en la salud mental de niños y adolescentes, hemos encontrado las siguientes limitaciones metodológicas: 1. En algunos de los estudios los datos sobre los síntomas se recogieron únicamente a través de encuestas por Internet. Este método de evaluación no se basa en cuestionarios o autocuestionarios clínicos debidamente validados, ni en exámenes clínicos realizados por psiquiatras o psicólogos con experiencia en población infantil y adolescente, por lo que puede dar lugar a importantes sesgos que impidan una extrapolación fiable de los resultados; 2. Las muestras son muy heterogéneas, bien porque el rango de edad de los sujetos incluidos era bastante amplio, o bien porque se analizaban de forma conjunta sujetos con antecedentes de problemas relacionados con la salud mental junto a voluntarios sanos, lo que dificulta la obtención de conclusiones fiables y extrapolables; 3. En algunos de los estudios los datos sobre síntomas relacionados con la salud mental se obtuvieron directamente de los padres, profesores o profesionales de la salud mental y no de los propios niños o adolescentes, lo que puede sesgar los resultados; 4. Existen muy pocos estudios que hayan evaluado en varios periodos distintos el impacto longitudinal que la pandemia por COVID-19 está teniendo en la salud mental de niños y adolescentes y 5. No existen estudios longitudinales comparativos entre población clínica y voluntarios sanos, ni estudios que hayan considerado el posible impacto de la vuelta a las clases tras el confinamiento.
Teniendo en cuenta los estudios anteriores y algunas de sus limitaciones metodológicas, en el presente trabajo hemos diseñado un estudio de un año de duración en el que hemos evaluado síntomas de ansiedad y depresión en 193 niños y adolescentes de entre 7 a 15 años de edad, separados en dos grupos: 100 sujetos estaban en tratamiento en una unidad de salud mental infanto-juvenil y 93 eran individuos sanos. Los principales objetivos de este estudio fueron analizar las diferencias entre el grupo de voluntarios sanos y el grupo de pacientes en cuanto al riesgo de desarrollar síntomas ansioso-depresivos durante el primer año tras el inicio de la pandemia por COVID-19, y analizar si el sexo y la edad pueden actuar como factores de riesgo para desarrollar síntomas ansioso-depresivos en ambos grupos, con el objetivo final de poder definir una subpoblación de mayor riesgo que pueda beneficiarse de programas de detección e intervención precoz en situaciones de emergencia sanitaria. Como objetivo secundario, vamos a evaluar el impacto que puede tener la vuelta a las clases tras el periodo de confinamiento en ambos grupos.
Teniendo en cuenta la información previa, nuestra hipótesis es que vamos a encontrar mayor gravedad de síntomas ansioso-depresivos en la población clínica respecto a los voluntarios sanos. Respecto a la influencia del sexo y la edad en el desarrollo de síntomas ansioso-depresivos, considerando la epidemiología de los trastornos afectivos y de ansiedad, esperamos encontrar una mayor gravedad de síntomas ansioso-depresivas en las mujeres adolescentes. Finalmente, teniendo en cuenta la mayor vulnerabilidad de la población clínica a factores de estrés externos, esperamos encontrar un empeoramiento de la sintomatología principalmente ansiosa en el grupo de pacientes en relación con la vuelta a las clases tras el periodo de confinamiento.
Material y métodos
Los datos para el presente estudio se han obtenido de una cohorte de pacientes que estaban en tratamiento en la USMIJ del Hospital Sierrallana (Cantabria, España) y de voluntarios sanos emparejados por edad y sexo. El estudio fue aprobado por el comité de ética institucional local (nº 2020.206), y se obtuvo el consentimiento informado de los participantes y sus familias antes de su inclusión.
En mayo de 2020, durante el confinamiento por la pandemia por COVID-19 en España, se incluyeron en el estudio 100 pacientes que estaban en tratamiento en la USMIJ del Hospital Sierrallana. Asimismo, de los Centros de Atención Primaria de la misma área de salud que la población clínica, se seleccionaron mediante un proceso de aleatorización simple 100 voluntarios sanos emparejados por edad y sexo con los pacientes, de los cuales 93 fueron finalmente incluidos en el estudio. Los sujetos se separaron en dos grupos de edad según la definición de niñez y adolescencia de la OMS: niños (entre 7 y 9 años) y adolescentes (entre 10 y 15 años).
Para ambos grupos, el único criterio de inclusión en el estudio era tener entre 7 y 15 años, ya que ese es el rango de edad para el que están diseñados los autocuestionarios clínicos que van a evaluar los síntomas de depresión y ansiedad. Respecto a los criterios de exclusión, se excluyeron a los sujetos que cumplían criterios DSM-5 de discapacidad intelectual, ya que este diagnóstico podía dificultar la comprensión y respuesta adecuada de los autocuestionarios, y a los voluntarios sanos que tuviesen algún antecedente de enfermedad mental, aunque no presentaran ningún síntoma relacionado con la salud mental en el momento de la inclusión en el estudio.
Respecto al diseño del estudio, se trata de un estudio observacional longitudinal en el que se han cuantificado los síntomas de ansiedad y depresión al inicio del confinamiento por COVID-19 (mayo 2020) y durante los 3, 6 y 12 meses siguientes mediante el uso de los siguientes autocuestionarios clínicos:
The Children’s Depression Inventory - Inventario de Depresión Infantil (CDI)
El CDI es uno de los instrumentos autoaplicados más utilizados y aceptados para cuantificar los síntomas cognitivos, afectivos y conductuales asociados a un episodio o trastorno depresivo en niños y adolescentes de entre 7 y 17 años
16
. Consta de 27 ítems puntuados en una escala Likert de tres puntos (0 = normalidad; 1 = cierta intensidad; 2 = presencia inequívoca de un síntoma depresivo). Los individuos pueden puntuar de 0 a 54, y las puntuaciones más altas se correlacionan con una mayor gravedad de la sintomatología depresiva. Las puntuaciones superiores a 20 sugieren un alto riesgo de depresión.
The State-Trait Anxiety Inventory for Children - Cuestionario de Ansiedad Estado-Rasgo en niños (STAI-C)
El STAI-C es un instrumento autoaplicado utilizado en niños y adolescentes de entre 9 y 15 años que mide dos tipos de ansiedad: la ansiedad de estado, o ansiedad ante un acontecimiento, y la ansiedad rasgo, o nivel de ansiedad como característica personal. Consta de 40 preguntas puntuadas en una escala Likert de tres puntos (1 = nada cierto; 2 = algo cierto; 3 = muy cierto), puntuadas que responde la persona evaluada
17
. Cada tipo de ansiedad tiene su propia escala con 20 preguntas diferentes que se puntúan de 1 a 3 puntos. Por lo tanto, las puntuaciones totales oscilan entre 20 y 60 y entre el percentil 1 y el 99, siendo las puntuaciones más altas las que se correlacionan con una mayor gravedad de la sintomatología ansiosa. Las puntuaciones por encima del percentil 90 sugieren un alto riesgo de síntomas ansiosos.
Autocuestionario sobre variables sociodemográficas y medidas antiaislamiento
A los padres de todos los participantes del estudio se les pidió que respondieran a un autocuestionario en el que se les preguntaba sobre variables sociodemográficas y medidas llevadas a cabo durante el confinamiento, así como antecedentes familiares de problemas relacionados con la salud mental, si ha habido muertes por COVID-19 en sus familias, si las medidas adoptadas durante la pandemia han afectado a su trabajo, y sobre las posibles consecuencias sociales y académicas que el estado de emergencia sanitaria puede estar teniendo en sus hijos.
Para el análisis estadístico se utilizó STATA en su versión 16.1. Las pruebas estadísticas fueron de dos colas con un IC del 95%.
Se compararon las variables sociodemográficas entre los dos grupos mediante el test T de Student para las variables cuantitativas y el test Chi-cuadrado (con la prueba exacta de Fisher cuando ha sido necesario) para las variables cualitativas.
Se utilizó el test de modelos mixtos para medias repetidas (MMRM) con ajuste de Bonferroni para comparar las puntuaciones totales y los percentiles de los autocuestionarios clínicos entre los dos grupos, y también para el análisis intrasujeto en cada grupo durante el periodo de estudio. Una vez realizado el análisis por MMRM, los márgenes con sus intervalos de confianza (IC) del 95% se representaron mediante gráficos de márgenes. No se representan los valores extremos.
Resultados
En este estudio se incluyeron un total de 193 sujetos, 100 (51,81%) pacientes y 93 (48,19%) voluntarios sanos. De ellos, 118 cumplimentaron los autocuestionarios a los 3 meses (65 pacientes y 53 voluntarios sanos), 94 a los 6 meses (50 pacientes y 44 voluntarios sanos) y 82 a los 12 meses (51 pacientes y 31 voluntarios sanos).
Como se muestra en la Tabla 1, las únicas diferencias estadísticamente significativas encontradas entre los dos grupos respecto a las variables sociodemográficas y medidas aplicadas durante el confinamiento por COVID-19 fueron: un mayor número de madres en el grupo de pacientes que perdieron su trabajo debido al confinamiento (18,37% frente a 9,47%; χ² = 7,59, p = 0,023), y un mayor número de muertes de familiares causadas por COVID-19 en el grupo de voluntarios sanos (5,65% frente a 0%; χ² = 9,89, p = 0,002). El resto de comparaciones no fueron estadísticamente significativas (p > 0.05).
Finalmente, la Tabla 1 muestra la proporción de diagnósticos clínicos según el manual DSM-5 del grupo de pacientes de la muestra, observándose una alta prevalencia de Trastorno por Déficit de Atención e Hiperactividad (TDAH) (48,45%) y de Trastorno del Espectro Autista (TEA) (29,90%). El 54,04% de los pacientes estaban en tratamiento farmacológico cuando se produjo el confinamiento por COVID-19. Al final de la Tabla 1 se muestran los cambios farmacológicos realizados durante el confinamiento en estos pacientes.
Tabla 1 Características sociodemográficas de la muestra del estudio
| |
Total |
|
Grupo de pacientes |
|
Voluntarios sanos |
|
|
|
| |
N = 193 |
|
n = 100 |
|
n = 93 |
|
|
|
| |
Media |
DS |
Media |
DS |
Media |
DS |
Estadístico a |
p |
| Edad en el momento de la inclusión |
11,08 |
2,21 |
11,27 |
2,11 |
10,88 | 2,31 | t = 1,22 | 0,222 |
| | | | | | | | | |
| | n | % | n | % | n | % | | |
| Sexo (femenino) | 86 | 46,49 | 41 | 42,71 | 45 | 50,56 | χ² = 1,15 | 0,285 |
| Antecedentes familiares de trastornos mentales (sí) | 9 | 8,82 | 7 | 13,21 | 2 | 4,08 | χ² = 2,64 | 0,232 |
| Muertes en familiares por COVID-19 | 7 | 2,37 | 0 | 0 | 7 | 5,65 | χ² = 9,89 | 0,002 |
| Pérdida de trabajo materna asociada a la pandemia por COVID-19 | 27 | 13,99 | 18 | 18,37 | 9 | 9,47 | χ² = 7,59 | 0,023 |
| Pérdida de trabajo paterna asociada a la pandemia por COVID-19 | 22 | 11,4 | 12 | 12,24 | 10 | 10,53 | χ² = 2,51 | 0,285 |
| Uso de redes sociales durante el confinamiento | 94 | 80,34 | 52 | 77,61 | 42 | 84 | χ² = 1,82 | 0,402 |
| Dificultad para quedar con amigos tras el confinamiento | 70 | 23,73 | 41 | 23,98 | 29 | 23,39 | χ² = 0,01 | 0,906 |
| Dificultad para volver al colegio tras el confinamiento | 22 | 12,36 | 13 | 12,5 | 9 | 12,16 | χ² = 0,0 | 0,946 |
| Rendimiento académico tras el COVID-19 (empeoramiento) | 24 | 13,48 | 15 | 14,42 | 9 | 12,16 | χ² = 0,19 | 0,663 |
| Creencia paternal de que la pandemia por COVID-19 ha afectado la salud mental de sus hijos | 26 | 31,71 | 16 | 31,37 | 10 | 32,26 | χ² = 0,01 | 0,933 |
| Diagnósticos clínicos (DSM-5): | | | | | | | | |
| TDAH | | | 47 | 48,45 | | | | |
| Trastorno del espectro autista | | | 29 | 29,9 | | | | |
| Trastornos de ansiedad | | | 10 | 10,31 | | | | |
| Trastorno de la conducta alimentaria | | | 4 | 4,12 | | | | |
| Trastorno de conducta | | | 4 | 4,12 | | | | |
| Trastornos depresivos | | | 3 | 3,09 | | | | |
| Tratamiento farmacológico de los pacientes durante el confinamiento | | | | | | | | |
| No estaban en tratamiento farmacológico | | | 46 | 45,92 | | | | |
| No se precisó un ajuste de la dosis | | | 42 | 41,85 | | | | |
| Fue necesario un aumento de la dosis | | | 2 | 2,04 | | | | |
| Fue necesario una disminución de la dosis | | | 4 | 4,08 | | | | |
| Se suspendió el tratamiento farmacológico | | | 6 | 6,12 | | | | |
La Tabla 2 y la Figura 1 muestran las puntuaciones totales y los márgenes predictivos con IC del 95% de los autocuestionarios clínicos (CDI y STAI-C) durante el periodo de seguimiento de 1 año. Observamos puntuaciones clínicas significativamente más altas en el CDI en los pacientes que en los voluntarios sanos al inicio del estudio (z = 4,55; p < 0,001), a los 3 meses (z = 3,83; p < 0,001) y a los 6 meses (z = 3,88; p < 0,001) del periodo de seguimiento, sin encontrar diferencias estadísticamente significativas a los 12 meses (p > 0,05).
Tabla 2 Puntuaciones totales de los autocuestionarios clínicos durante el período de seguimiento de 1 año
| |
Total N = 193 |
|
Grupo de pacientes n = 100 |
|
Voluntarios sanos n = 93 |
|
|
|
| |
|
|
|
|
|
|
|
|
| |
Media |
DS |
Media |
DS |
Media |
DS |
Estadístico |
p |
| CDI |
|
|
|
|
|
|
|
|
| Inclusión (mayo 2020) |
8,23 |
5,98 |
10,19 |
6,42 |
6,12 |
4,63 |
z = 4,55 a
| < 0,001 |
| 3 meses * | 8,39 | 6,23 | 10,23 | 6,76 | 6,20 | 4,86 | z = 3,83 b
| < 0,001 |
| 6 meses ** | 8,57 | 5,60 | 10,47 | 5,79 | 6,07 | 4,26 | z = 3,88 c
| < 0,001 |
| 12 meses *** | 8,36 | 5,83 | 9,10 | 5,97 | 7,03 | 5,41 | z = 1,40 d
| 0,644 |
| State Anxiety (STAI-C) | | | | | | | | |
| Inclusión (mayo 2020) | 28,67 | 6,85 | 29,86 | 7,21 | 27,31 | 6,19 | z = 1,98 a
| 0,192 |
| 3 meses * | 27,94 | 6,94 | 27,97 | 7,14 | 27,92 | 6,76 | z = 0,19 b
| 1,0 |
| 6 meses ** | 27,79 | 6,16 | 29,40 | 6,59 | 25,62 | 4,80 | z = 2,89 c
| 0,016 |
| 12 meses *** | 28,42 | 6,25 | 28,28 | 6,07 | 29,68 | 6,64 | z = -0,44 d
| 1,0 |
| Trait Anxiety (STAI-C) | | | | | | | | |
| Inclusión (mayo 2020) | 32,0 | 7,83 | 33,76 | 8,24 | 29,96 | 6,84 | z = 1,70 a
| 0,352 |
| 3 meses * | 31,13 | 7,30 | 32,25 | 7,46 | 29,78 | 6,94 | z = 1,11 b
| 1,0 |
| 6 meses ** | 30,93 | 7,24 | 32,76 | 7,86 | 28,46 | 5,51 | z = 2,62 c
| 0,036 |
| 12 meses *** | 31,86 | 7,55 | 32,26 | 6,97 | 31,14 | 8,57 | z = 0,30 d
| 1,0 |
| | | | | | | | | |
Figura 1 Comparación de las puntuaciones totales de los autocuestionarios clínicos entre el grupo de pacientes y el grupo de voluntarios sanos durante el periodo de seguimiento de 1 año. *(p<0.05); ** (p<0.01); *** (p<0.001)
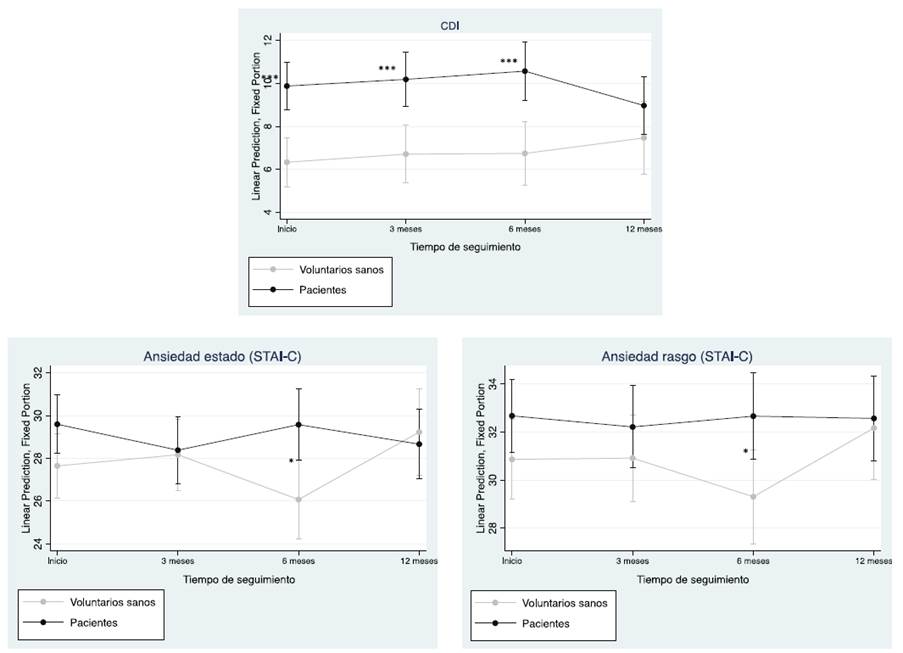
Respecto al STAI-C, sólo encontramos una diferencia estadísticamente significativa entre los dos grupos tanto en la ansiedad estado como en la ansiedad rasgo a los 6 meses (z = 2,89, p = 0,016; z = 2,62, p = 0,036, respectivamente), siendo las puntuaciones más altas en el grupo de pacientes (véase la Figura 1).
Tal y como se muestra en la Figura 1, el análisis intrasujeto no encontró cambios estadísticamente significativos en los síntomas de depresión o ansiedad en ninguno de los grupos durante el periodo de seguimiento de 1 año (todos los valores p > 0,05), excepto una puntuación clínica más grave en las subescalas de ansiedad estado y rasgo del STAI-C a los 12 meses frente a los 6 meses en el grupo de voluntarios sanos (z = 2,84, p = 0,027 y z = 2,58, p = 0,032, respectivamente).
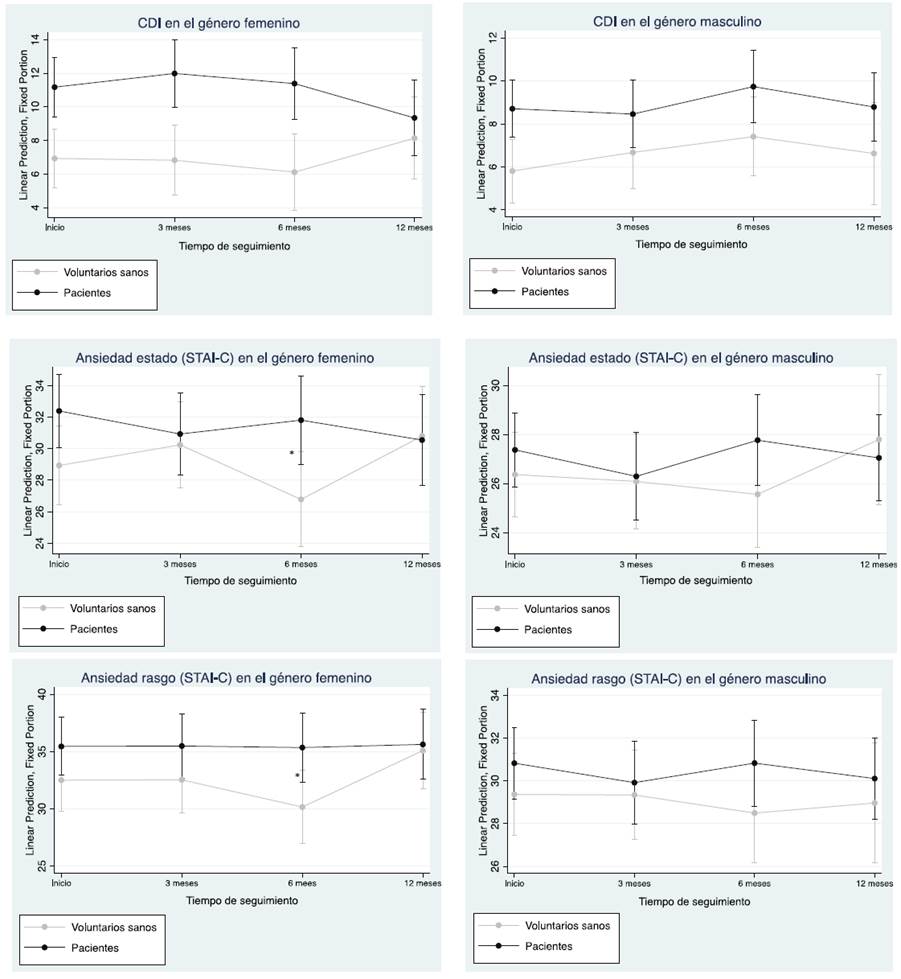
Por otra parte, al analizar estos cuestionarios clínicos en función del sexo de los participantes (véase la Figura 2), observamos que las mujeres del grupo de pacientes presentaban puntuaciones clínicas más altas que las del grupo de voluntarios sanos en el CDI al inicio del estudio (z = 3,44, p = 0,004), a los 3 meses (z = 3,60, p = 0,002) y a los 6 meses (z = 3,42, p = 0,004), así como en las dos subescalas de ansiedad estado-rasgo del STAI-C a los 6 meses (z = 2,50, p = 0,048; z = 2,49, p = 0,048, respectivamente). En el grupo de varones, sólo encontramos una puntuación estadísticamente significativa más alta en el CDI al inicio del estudio en los varones del grupo de pacientes en comparación con los varones del grupo de voluntarios sanos (z = 3,02, p = 0,012), mientras que no observamos diferencias estadísticamente significativas entre los varones de ambos grupos con respecto al STAI-C (todos los valores p > 0,05).
Finalmente, para estudiar la posible influencia de la edad en los síntomas de depresión y ansiedad, dicotomizamos la variable edad en dos grupos: niños de 7 a 9 años (n = 61 (31,61%)) y adolescentes de 10 a 15 años (n = 132 (68,39%)). En cuanto al grupo de niños, como se muestra en la Figura 2, encontramos que los del grupo de pacientes tenían puntuaciones más altas que los del grupo de voluntarios sanos en el cuestionario CDI al inicio del estudio (z = 2,91, p = 0,016) y también en las subescalas de ansiedad estado y rasgo del STAI-C a los 6 meses (z = 2,17, p = 0,045; z = 2,31, p = 0,039, respectivamente). Respecto a las comparaciones en el grupo de adolescentes, encontramos que los adolescentes del grupo de pacientes tenían puntuaciones totales más altas que los del grupo de voluntarios sanos en el CDI al inicio (z = 4,72, p < 0, 001), a los 3 meses (z = 3,44, p = 0,004) y a los 6 meses (z = 5,12, p < 0,001), y también en las subescalas de ansiedad estado y rasgo del STAI-C a los 6 meses (z = 2,29, p < 0,040; z = 2,16, p = 0,046, respectivamente).
Figura 2 Comparación por edad de las puntuaciones totales de los autocuestionarios clínicos entre el grupo de pacientes y el grupo de voluntarios sanos durante el periodo de seguimiento de 1 año. * (p<0.05); ** (p<0.01); *** (p<0.001)
Discusión
Hasta donde sabemos, este es el primer estudio que ha comparado síntomas de ansiedad y depresión durante el primer año tras el inicio de la pandemia por COVID-19 entre niños y adolescentes que estaban en tratamiento en una USMIJ y voluntarios sanos, con el objetivo de encontrar subpoblaciones más vulnerables al impacto que situaciones de emergencia sanitaria pueden tener en la salud mental de niños y adolescentes.
Con respecto a la comparación global entre pacientes y voluntarios sanos, observamos que los pacientes presentaban síntomas de depresión más graves que los voluntarios sanos al inicio del estudio, y a los 3 y 6 meses tras el inicio de la pandemia por COVID-19, así como síntomas de ansiedad más graves (medidos con las subescalas de estado y rasgo) a los 6 meses (véase la Figura 1). Esto coincide con lo descrito por Orgilés y sus colegas
3
: observaron que la población infanto-juvenil que tenían antecedentes de trastornos mentales tenían más síntomas ansioso-depresivos y necesitaban más apoyo para afrontar las incertidumbres y tolerar los sentimientos negativos asociados a la pandemia por COVID-19. Que los síntomas de ansiedad fueran más intensos a los 6 meses en el grupo de pacientes puede explicarse porque la evaluación de los 6 meses se produjo en el primer trimestre del curso académico 2020/2021, tras varios meses con las clases suspendidas. En nuestra opinión, el aumento del estrés asociado a la vuelta a las clases podría explicar el incremento de los síntomas de ansiedad que observamos en los pacientes a los 6 meses, ya que son personas más vulnerables en los que el estrés académico se suma a otros factores intrínsecos a su enfermedad de base (especialmente en el subgrupo de pacientes con TEA). El hecho de que la evaluación a los 12 meses coincidiera con el final del curso académico podría explicar por qué a los 12 meses el grupo de pacientes presentaba menos síntomas de ansiedad, igualándose a los del grupo de voluntarios sanos. Creemos que el marcado descenso en las puntuaciones de la escala de ansiedad a los 6 meses en los voluntarios sanos se debe a que la vuelta a la normalidad académica y social es algo que demandaban más que el grupo de pacientes. Es importante señalar que, aunque observamos una mayor gravedad de síntomas de ansiedad y depresión en el grupo de pacientes respecto al de voluntarios sanos durante todo el periodo de seguimiento, del total de 100 pacientes, sólo 26 (26,80%) superaron el punto de corte de gravedad para la escala CDI (puntuación igual o superior a 20), 30 (41,24%) para la subescala de ansiedad estado STAI-C y 25 (25,77%) para la subescala de ansiedad rasgo STAI-C (percentiles iguales o superiores al p90).
Pese a la gran preocupación inicial sobre el posible impacto que podía tener la pandemia por COVID-19 en la salud mental de niños y adolescentes, sobre todo en aquellos con antecedentes de enfermedad mental, el análisis intra-sujeto no observó cambios significativos en la sintomatología ansioso-depresiva en la población clínica a lo largo del periodo de seguimiento de un año. Estos resultados coinciden con lo observado por otros investigadores en un estudio reciente
15
en población clínica infanto-juvenil que acudía a un hospital de día. Sin embargo, otros estudios han descrito un aumento de autolesiones, ideación autolítica
18
y trastornos de la conducta alimentaria
19
tras el confinamiento. Estos hallazgos no son incompatibles con nuestros resultados, aunque el análisis de dichas variables quedaba fuera de nuestros objetivos.
Estudios previos han arrojado resultados contradictorios sobre si el género femenino puede ser un factor de riesgo en el desarrollo de síntomas de ansiedad o depresión durante la pandemia por COVID-19
2
,
5
-
7
,
9
,
20
. En nuestro estudio, observamos que las mujeres del grupo de pacientes presentaban síntomas de depresión más graves durante los seis primeros meses tras el inicio de la pandemia por COVID-19, así como síntomas de ansiedad más graves a los 6 meses, respecto a las mujeres del grupo de voluntarios sanos (véase la Figura 3). Estos resultados se pueden entender si tenemos en cuenta la mayor prevalencia de trastornos de ansiedad en el género femenino respecto al masculino
21
.
Figura 3 Comparación por sexo de las puntuaciones totales de los autocuestionarios clínicos entre el grupo de pacientes y el grupo de voluntarios sanos durante el periodo de seguimiento de 1 año. * (p<0.05); ** (p<0.01); *** (p<0.001)
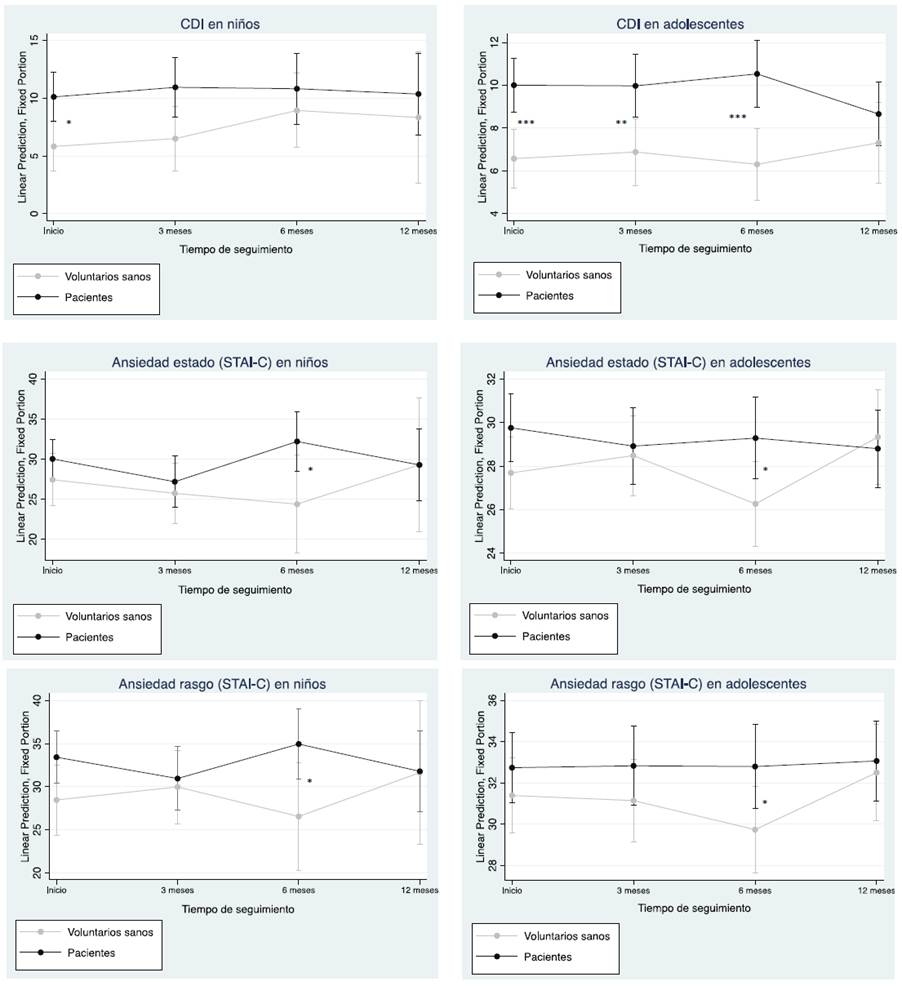
En cuanto a la posible influencia de la edad en el desarrollo de síntomas de ansiedad y depresión en niños y adolescentes durante la pandemia de COVID-19, nuestros hallazgos mostraron que los pacientes adolescentes presentaban más síntomas depresivos que los voluntarios sanos adolescentes durante los 6 primeros meses desde el inicio de la pandemia y más síntomas de ansiedad a los 6 meses. Otras investigaciones también han descrito más síntomas de depresión y ansiedad en adolescentes (6, 8) y lo han relacionado con el hecho de que, al tener más edad y por tanto mayor madurez, los adolescentes pueden ser más conscientes de los peligros, restricciones y consecuencias derivados de la pandemia por COVID-19.
Este estudio tiene algunas limitaciones que conviene tener en cuenta: al final del periodo de seguimiento de un año, menos del 50% de los sujetos (pacientes y voluntarios sanos) respondieron a los autocuestionarios. Esta pérdida de sujetos puede haber afectado a la precisión estadística de los análisis realizados. Además, la alta proporción de pacientes con TDAH y TEA, y la presencia de tratamiento farmacológico para tratar síntomas afectivos y/o ansiosos en alguno de ellos, ha podido influir en los resultados obtenidos. Si bien, creemos que es importante considerar que la medicación en este caso no estaría actuando como un factor de confusión aumentando el error estadístico tipo I (falsos positivos), sino, lejos de esto, su efecto sería el de atenuar la gravedad clínica de la sintomatología ansioso-depresiva y, por lo tanto, esperaríamos encontrar una mayor diferencia entre ambos grupos (a favor de los pacientes) si esta variable no estuviese presente. Respecto a los diagnósticos más prevalentes, los pacientes con diagnóstico de TEA mostraron durante el seguimiento clínico una buena adaptación al periodo del confinamiento y al mayor aislamiento social que se produjo durante las primeras fases de la pandemia por COVID-19, lo que ha podido minimizar las diferencias clínicas observadas entre el grupo de pacientes y el de voluntarios sanos respecto a la sintomatología ansioso-depresiva. Por último, no se han recogido variables sociodemográficas que en otros estudios se han visto relacionadas con el impacto sobre la salud mental de niños y adolescentes durante el confinamiento por COVID-19, como la situación económica y el nivel educativo de los progenitores
22
.

![]()




